La DMLA ou Dégénérescence Maculaire Liée à l'Age est la première cause de malvoyance chez les plus de 50 ans. Cette maladie dégénérative de la rétine touche plus de 25 millions de personnes dans le monde. En France, près de 1 300 000 personnes sont concernées.
Un trouble de la vision centrale
La DMLA est une affection oculaire particulièrement invalidante qui touche sélectivement la région maculaire, c'est-à-dire la zone centrale de la rétine. Elle prive celui qui en souffre de sa vision centrale.
Les patients qui souffrent de DMLA ne deviennent pas aveugles mais perdent tout le champ de vision utile pour la lecture, la conduite etc. Ils gardent cependant une autonomie avec la possibilité de se déplacer et se promener car la DMLA laisse en général intacte la vision périphérique.
C'est une maladie chronique et évolutive. Selon l'OMS (Organisation Mondiale de la Santé), une maladie chronique est un problème de santé qui nécessite une prise en charge durant plusieurs années.
On estime que 12% de la population ayant entre 65 et 75 ans présente une DMLA. Ce nombre augmente chaque jour et devrait être multiplié par trois d'ici 25 ans.
Petit rappel sur ce qui compose l'organe de la vision
L’œil est l'organe de la vision.
- La cornée est la partie externe de l’œil. Ses principales fonctions sont de protéger l’œil des micro-organismes, la transmission et la réfection de la lumière.
- L'iris module la quantité de lumière qui va atteindre la rétine par l'ouverture (plus ou moins grande) de la pupille.
- Le cristallin est responsable de l’accommodation (perte de l’accommodation avec l'âge = presbytie / opacification du cristallin = cataracte)
- La rétine, qui tapisse la partie postérieure de l’œil, transforme les images reçues en signaux nerveux qu'elle transmet, via le nerf optique, au cerveau.
La macula est le centre de la rétine (sur une petite surface d'environ 2 mm de diamètre). Elle est placée directement dans l'axe optique. C'est sur elle que se forme l'image de l'objet que vous regardez. Elle transmet 90% de l'information visuelle (perception des détails fins) et de la vision des couleurs (les cônes).
La DMLA peut apparaître dès l'âge de 50 ans. Son diagnostic est souvent fait 10 à 15 ans plus tard.
Les différentes formes de la DMLA
On distingue deux formes évolutives de la DMLA, la forme atrophique (ou sèche) et la forme exsudative (ou humide) qui ont les mêmes conséquences sur la vision mais évoluent à des vitesses différentes.
- La dégénérescence sèche :
C'est la forme la plus fréquente et la plus légère. Elle représente 85 à 90% des cas. Cette forme évolue lentement mais sûrement vers une baisse sévère de l'acuité visuelle. Elle provoque une atrophie du centre de la vision : la macula. Il s'agit d'une évolution décalée dans le temps. Vient d'abord une mort progressive des cellules de la macula. Puis une dizaine d'années plus tard, elle aboutit à une atrophie du centre de la rétine et à la quasi-cécité.Il n'existe encore aucun traitement à ce jour.
- La dégénérescence humide :
Bien que la forme humide de la DMLA ne représente que 10 à 15% des cas, le risque de perte majeure de la vision est beaucoup plus important. Elle est responsable de 90% des pertes graves de la vision associées à la DMLA. Environ 70% des personnes atteintes de la forme humide de la DMLA sont reconnues comme étant aveugle, c'est-à-dire avec une acuité visuelle inférieure à 1/10e dans chaque œil.
Elle se caractérise par le développement de nouveaux vaisseaux (« néovaisseaux ») et de pertes sanguines dans la macula. Des tissus cicatrisés peuvent se former, entraînant la formation de tâches aveugles irréversibles et pouvant mener à la cécité. Cette évolution peut être particulièrement rapide, conduisant à une perte de la vision centrale en quelques semaines ou en quelques années.
Pour cette forme, des solutions thérapeutiques existent. En effet, des traitements efficaces prescrits et administrés par un spécialiste en ophtalmologie ont été mis sur le marché depuis ces dernières années.
Les facteurs de risques
Les causes de la DMLA sont mal connues. L'âge est le premier facteur de risque essentiel de la DMLA mais contre lui on ne peut rien faire...
Seul le lien entre le tabagisme et le risque de DMLA sèche et humide a pu être cliniquement prouvé. Une étude a montré l'augmentation de la fréquence de DMLA chez les fumeurs. Ce risque persiste jusqu'à 20 ans après l'arrêt du tabac. Les sujets fumant plus de 20 cigarettes par jour ont un risque de DMLA multiplié par 2,5. Cependant d'autres personnes n'ayant jamais fumé de leur vie peuvent être atteintes de DMLA.
On sait également que l'hérédité selon des études récentes, l'exposition au soleil et l'hypertension artérielle seraient aussi mis en cause.
En revanche la prise d'anti-oxydants, les vitamines C et E auraient un effet protecteur sur la survenue de la DMLA.
Les symptômes potentiellement évocateurs
La DMLA peut conduire à une perte de la vision centrale, tout en laissant habituellement intacte la vision périphérique.
Les premiers signes de la maladie sont habituellement discrets avant que n’apparaissent les symptômes caractéristiques, dont le stade le plus avancé est l’apparition d’une tâche au centre du champ visuel.
Les premiers signes de la maladie sont habituellement discrets et peuvent être négligés : une baisse de la vision chez la personne qui prend de l’âge ne doit pas être mise sur le compte du vieillissement naturel.
Les signes potentiellement évocateurs sont les suivants :
-
Diminution de la sensibilité aux contrastes
D’abord vous pouvez avoir l’impression de manquer de lumière pour lire ou écrire. Les images peuvent vous paraître plus ternes ou jaunies. -
Diminution de l’acuité visuelle
Vous pouvez également ressentir des difficultés à percevoir les détails. La baisse de l’acuité visuelle peut intervenir de manière rapide. -
Déformation des lignes droites
Vous pouvez aussi percevoir les lignes droites comme déformées ou ondulées. -
Apparition d’une tâche sombre centrale
Enfin, vous pouvez percevoir une tâche noire ou grise (appelée scotome) devant l’œil, qui vous gêne pour distinguer les éléments.
 La précocité du diagnostic est primordial
La précocité du diagnostic est primordial
Les deux yeux sont-ils forcément atteints ?
L’atteinte sévère du deuxième œil est très variable d’un sujet à l’autre : elle peut survenir rapidement, dans un an, dans 10 ans ou jamais.
Si vous avez une DMLA exsudative à un œil, vous avez un risque de la développer au deuxième.
À retenir : Les symptômes qui doivent alerter
-
Une baisse de la sensibilité aux contrastes
-
Une baisse d’acuité visuelle
-
Une vision déformée ou gondolée
-
Une apparition d’une tâche centrale : un scotome
Ces signes doivent amener à consulter un ophtalmologiste car lui seul pourra poser le diagnostic d’une DMLA ou d’une autre maladie de l’œil.
Dans ce cas, n’hésitez pas à insister auprès du secrétariat de l’ophtalmologiste pour qu’il vous reçoive rapidement.
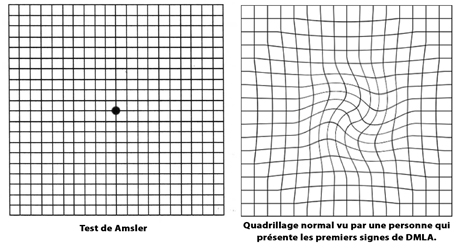
Un test simple pour vérifier votre vue : Test de la grille d’Amsler. Demandez-la à votre ophtalmologiste.
La précocité du diagnostic
La DMLA peut débuter après 50 ans et ses premiers symptômes sont plus ou moins perceptibles au début. Or il s’agit d’une maladie chronique et évolutive. Un diagnostic précoce permet une prise en charge rapide de la maladie.
La DMLA débute en règle générale à un œil avec des symptômes peu perceptibles car le deuxième œil permet une vision peu invalidante. Cela peut conduire à la découverte de la maladie à un stade très évolué. Or des modifications de la macula peuvent être découvertes à un stade précoce. Le dépistage précoce est essentiel, pour toutes les formes de DMLA.
Pour toutes les formes, des mesures à mettre en oeuvre peuvent permettre aux patients de tirer le meilleur bénéfice possible de leur vision résiduelle et de s'adapter progressivement à la diminution de leur vision centrale. Les personnes âgées de plus de 50 ans doivent prendre davantage conscience de l'importance de se soumettre à des examens ophtalmologiques réguliers.
La situation en France
-
30% des Français en moyenne sous-estiment l'importance de contrôles allant au-delà de la mesure de l'acuité visuelle afin de déceler précocement des signes de maladies oculaires.
-
Plus d'1/4 des sujets dans la tranche d'âge où le risque de maladies oculaires est le plus grand (plus de 55 ans) ne se sont pas soumis à un examen ophtalmologique au cours des deux dernières années.
Les examens pour poser le diagnostic
Seul un ophtalmologiste peut poser le diagnostic de la DMLA. Pour le diagnostic, la première étape consiste à mesurer l’acuité visuelle de près et de loin. Puis, l’ophtalmologiste procède à un examen du fond d’œil. Il s’agit d’un examen de routine pratiqué lors d’une consultation chez le spécialiste. Suivant la forme de DMLA diagnostiquée, d’autres examens peuvent vous être prescrits, comme l’angiographie et l’OCT (Tomographie en Cohérence Optique). Le diagnostic repose sur l’examen du fond d’œil.
L’examen du fond d’œil permet de mettre en évidence certaines anomalies caractéristiques d’une DMLA. Des examens complémentaires, tels que l’angiographie et l’OCT, seront effectués si nécessaire pour confirmer le diagnostic. Une angiographie est essentielle dans le diagnostic de la DMLA exsudative. Cet examen consiste à photographier les vaisseaux de la rétine après injection intraveineuse d’un colorant fluorescent. Il montre ainsi les vaisseaux et le tissu de la rétine.
Dans les 2 à 3 heures qui suivent ces deux examens, vous ne devez pas conduire à cause de la dilatation nécessaire.
L’OCT est un examen de plus en plus utilisé dans la DMLA exsudative, surtout pour suivre l’évolution de la maladie. Il permet une exploration anatomique des couches de tissus constituant la rétine. L’OCT est de plus en plus utilisée pour la surveillance et la prise en charge.
Comment vivre avec la maladie ?
La DMLA représente une source importante d’angoisse car elle peut entraîner une réduction des capacités à réaliser les activités de la vie quotidienne et peut avoir un retentissement sur l’autonomie au cours de son évolution.
Par exemple, l’impact sur de la conduite automobile doit être évoqué avec votre médecin. Sachez aussi que des aménagements simples de votre lieu de vie sont souvent utiles.
Votre mode de vie n’est pas forcément modifié par la DMLA :
-
Vous pouvez voyager et prendre l’avion
-
Vous pouvez continuer à avoir une activité physique régulière
En cas de difficultés dans votre vie professionnelle, il est utile de demander conseil au médecin du travail relevant de votre entreprise.
Votre champ visuel périphérique étant conservé, vous pouvez garder une certaine autonomie et accomplir sans aide les gestes quotidiens : vous déplacer, vous habiller, manger…
Dans le cas le plus gênant, une tâche centrale (scotome) peut vous empêcher, par exemple, de lire, de reconnaître les visages dans la rue et de pratiquer des activités de bricolage précis.
Le problème de la conduite automobile : lorsque la DMLA est très évoluée, la conduite automobile est dangereuse pour vous comme pour les autres. Avant ce stade évolué, il faut que vous abordiez le sujet avec votre ophtalmologiste.
Des conseils pour l’aménagement de votre lieu de vie
-
Installer un éclairage de forte intensité en évitant les zones d’ombre et d’éblouissement
-
Éviter les risques de chute en supprimant les obstacles comme des meubles non positionnés le long du mur, des fils électriques qui traînent parterre, des tapis non fixés
-
Utiliser un téléphone à grosses touches
-
Avoir un réveil ou une montre parlante
Des aides précieuses
Des systèmes optiques grossissants et une rééducation orthoptique peuvent vous aider à mieux utiliser votre vision restante.
La DMLA atteint la vision centrale, mais elle ne rend habituellement pas aveugle. Vous pouvez utiliser de façon optimale votre vision restante.
L’amélioration de la vision centrale peut être obtenue par l’usage de systèmes optiques grossissants qui ne présentent aucun danger :
-
loupe
-
vidéo-agrandisseur
-
système télescopique
Il existe des opticiens qui se sont spécialisés dans l’équipement de la basse vision.
Si la vision centrale se dégrade, il est possible de suivre une rééducation visuelle (ou orthoptique).
-
Celle-ci vous aidera à vous servir de votre rétine périphérique généralement intacte.
-
Cette rééducation nécessite un travail d’équipe entre ophtalmologiste, orthoptiste, opticien et psychologue et est adaptée à chaque patient.
-
Votre vision d’ensemble devrait être améliorée : vous percevrez mieux les détails, pourrez lire certains documents.
-
Vous pourrez constater aussi une amélioration de votre qualité de vie.
Accès à la réadaptation basse vision dans les régions rurales
Contrairement à ceux des zones urbaines, les habitants des régions rurales rencontrent plus de difficultés pour faire procéder à des examens ophtalmologiques.
N’hésitez pas à demander l’aide de votre médecin traitant pour obtenir plus facilement un rendez-vous auprès d’un ophtalmologiste.
De plus, les habitants des régions rurales doivent attendre plus longtemps pour obtenir un rendez-vous et doivent parfois faire de longs trajets pour se rendre dans un centre de réadaptation.
Pour les transports vers le spécialiste ou les centres de réadaptation, sachez que ceux-ci peuvent, dans certains cas, être pris en charge par l’Assurance Maladie. N’hésitez pas non plus à faire appel à votre entourage.
La DMLA est-elle reconnue comme une ALD (affectation de longue durée) ?
Bien qu’elle ne figure pas sur la liste des 30 ALD, la DMLA peut être reconnue comme une affectation de longue durée. Pour plus d’informations, demandez conseil à votre médecin.
Bien vous faire suivre
La DMLA est une pathologie chronique évolutive qui demande un suivi sur le long cours.
Respectez les rendez-vous avec votre ophtalmologiste et ses prescriptions :
-
Il est important de consulter régulièrement un ophtalmologiste. La DMLA est en effet une pathologie chronique qui demande un suivi sur le long cours.
-
Même lorsqu'une DMLA semble stabilisée, il faut continuer à se faire suivre car une détérioration est toujours possible, même après des années de stabilisation.
Préparez votre consultation chez l’ophtalmologiste :
-
Avant votre rendez-vous, notez toutes les questions que vous souhaitez poser.
-
Pensez à apporter vos derniers examens ophtalmologiques et ordonnances.
-
Prévoyez éventuellement un moyen de transport pour le retour à votre domicile.
Toute modification brutale de la vision doit vous faire consulter rapidement. N’attendez pas votre prochain rendez-vous, appelez votre ophtalmologiste.
Des associations à votre écoute
Cette association, créée en 2003, est exclusivement dédiée à la DMLA. Elle a pour objectifs d'écouter, informer et soutenir les personnes atteintes tout en menant des actions d'enseignement et de recherche sur le thème de la DMLA.
Pour en savoir plus : www.association-dmla.com
L'association Retina France, créée en 1984 est avant tout centrée sur les patients afin de les informer, leur apporter une assistance sociale et humanitaire et les aider à surmonter leur handicap. Une autre priorité de Retina France est d'assurer la promotion et le financement de la recherche médicale en ophtalmologie.
Pour en savoir plus : www.retina.fr
Des liens utiles
La Société Française d'Ophtalmologie
Société scientifique francophone internationale réunissant des opthtalmologistes. Des fiches patients sont à votre disposition sur le site.
Pour en savoir plus : www.sfo.asso.fr
Des acteurs de la prise en charge
Le service hospitalo-universitaire d'ophtalmologie de l'hôpital intercommunal de Créteil a une activité mixte, médicale et chirurgicale. La prise en charge de la dégénérescence maculaire liée à l'âge en est le secteur phare.
Pour en savoir plus : www.creteilophtalmo.fr